Les varices sont un signe de maladie veineuse chronique, une affection dans laquelle le sang ne remonte pas efficacement des jambes vers le cœur. Au lieu d’apparaître soudainement, les varices se développent généralement de manière progressive, en passant au fil du temps par plusieurs stades bien définis. La reconnaissance précoce des stades des varices pourrait‑elle aider à prévenir de graves complications ultérieures ?

Quels sont les différents stades de développement des varices ?

Système de classification CEAP pour l’identification des varices.
Les recherches montrent de façon constante que les interventions précoces, incluant les modifications du mode de vie, la thérapie de compression et un traitement médical ciblé, peuvent ralentir ou stopper la progression de la maladie. Une fois que des altérations cutanées et des ulcères se développent, la prise en charge devient plus complexe, plus coûteuse et plus prolongée. Comprendre les stades de développement des varices souligne que cette affection n’est pas seulement un problème esthétique, mais un trouble vasculaire progressif nécessitant une prise en charge clinique en temps opportun.
Cliniquement, la progression des varices est le plus souvent décrite à l’aide du système de classification CEAP (C : Clinique, E : Étiologique, A : Anatomique, P : Physiopathologique). Ce système est largement adopté en médecine vasculaire et cité dans les recommandations internationales.
Stade 1 : Dysfonction veineuse sans varices visibles (CEAP C0–C1).
Au stade le plus précoce de développement des varices (CEAP C0–C1), des modifications structurelles et fonctionnelles peuvent déjà être présentes dans le système veineux avant l’apparition de toute veine visible. Au stade C0, il n’y a aucune modification veineuse visible, mais au stade C1, l’affection devient visible avec l’apparition de télangiectasies (veines en "toile d’araignée", diamètre < 1 mm) et de veines réticulaires (veines dilatées, non-palpables, sous-dermiques, de diamètre ≤ 3 mm), ce qui marque les premiers signes observables de maladie veineuse. Ces deux stades peuvent être classés comme symptomatiques (C0s, C1s) ou asymptomatiques (C0a, C1a).
Les données consensuelles montrent que des symptômes veineux tels que la sensation de lourdeur des jambes, les douleurs sourdes, la sensation de gonflement sans œdème visible, les démangeaisons, les sensations de brûlure, les crampes nocturnes et les jambes sans repos sont fréquemment rapportés par les patients C0s et C1. Les résultats en population générale de l’étude de Bonn sur les veines indiquent que des symptômes veineux ont été rapportés par 56,4% des individus, y compris ceux ne présentant aucun signe clinique visible ou uniquement des télangiectasies et des veines réticulaires, avec une prévalence plus élevée chez les femmes et une augmentation avec l’âge.
De plus, les tests fonctionnels ont montré qu’environ 16% des patients C0 symptomatiques présentent des anomalies veineuses mesurables, telles qu’une diminution du tonus de la paroi veineuse ou un reflux précoce, malgré un examen clinique normal. Ces résultats confirment que la dysfonction veineuse et la charge symptomatique peuvent précéder les modifications visibles des veines et avoir un impact significatif sur la qualité de vie, même aux stades les plus précoces de la maladie.
À ce stade, les valvules veineuses commencent à perdre en efficacité, entraînant une hypertension veineuse intermittente. Le flux sanguin anormal modifie les contraintes de cisaillement le long des parois veineuses, déclenchant une activation endothéliale précoce et une inflammation. Ces changements augmentent la perméabilité vasculaire et initient une réponse inflammatoire de bas grade. Ce stade représente une fenêtre d’opportunité. Bien que la thérapie par compression puisse soulager les symptômes, elle ne prévient pas à elle seule la progression de la maladie. L’identification précoce permet la prise en charge des symptômes, la surveillance, et l’examen de thérapies adjuvantes visant à réduire l’inflammation et la pression veineuse avant que les lésions structurelles ne deviennent irréversibles.
Ainsi, la maladie variqueuse à un stade précoce (C0–C1) peut être symptomatique et physiologiquement significative, même en l’absence de modifications veineuses visibles, avec des anomalies fonctionnelles mesurables et un impact notable sur la qualité de vie.
Stade 2 (C2) : varices établies.
Le stade C2 correspond au moment où la maladie veineuse devient cliniquement visible, caractérisée par des veines sous-cutanées dilatées et tortueuses mesurant ≥ 3 mm de diamètre. À ce stade, un reflux veineux persistant dans le système veineux superficiel, le plus souvent au niveau des veines grande ou petite saphène, entraîne une hypertension veineuse. Lorsque les valvules veineuses cessent de fonctionner correctement pendant une longue période, le sang circule dans le mauvais sens et exerce une pression supplémentaire sur les parois veineuses. Cela endommage la paroi interne des veines et déclenche une inflammation chronique. Avec le temps, les cellules immunitaires s’accumulent, la structure de la paroi veineuse se modifie, et la veine se distend et se dilate de façon permanente, aggravant les troubles du flux sanguin.
Les patients présentent souvent une douleur sourde ou pulsatile, une sensation persistante de lourdeur dans les jambes et une fatigue qui s’aggrave lors de stations debout ou assise prolongées. L’inconfort augmente fréquemment en fin de journée et peut s’atténuer en surélevant les jambes ou en marchant. De nombreuses personnes rapportent également des démangeaisons, des sensations de brûlure au niveau des veines touchées et une impression de tension dans le bas des jambes, reflétant une pression veineuse prolongée et une inflammation locale.
Au stade C2, les varices ne sont pas uniquement un problème esthétique. Les veines visibles reflètent souvent une contrainte veineuse persistante, susceptible de provoquer un inconfort quotidien et une sensation de lourdeur.
Stade 3 (C3) : Apparition d’un œdème persistant des membres inférieurs.
Si des varices au stade C2 ne sont pas traitées, la maladie peut progresser vers le stade C3, où un gonflement visible des jambes (œdème) devient une caractéristique déterminante. À ce stade, le gonflement n’est plus seulement une sensation passagère, mais une modification physique qui apparaît souvent autour des chevilles et des parties inférieures des jambes, en particulier en fin de journée. Le gonflement peut s’atténuer pendant la nuit, mais a tendance à réapparaître chaque jour, ce qui indique que les veines ont du mal à renvoyer efficacement le sang vers le cœur.
Un reflux veineux prolongé augmente la pression à l’intérieur des veines, provoquant une fuite de liquide des vaisseaux sanguins vers les tissus environnants. Avec le temps, cette accumulation constante de liquide dépasse les capacités du système lymphatique, entraînant un œdème persistant. La littérature montre que les patients atteints d’une maladie de stade C3 présentent davantage de limitations fonctionnelles, notamment une sensation de tension dans les jambes, une réduction de la mobilité et un inconfort qui perturbe les activités quotidiennes, ce qui indique une progression nette vers une maladie veineuse chronique plus avancée.
Stade 4 (C4) : Modifications cutanées et lésions tissulaires persistantes.
Au stade 4, une circulation sanguine veineuse insuffisante et prolongée dans les jambes commence à provoquer des lésions visibles de la peau de la jambe inférieure. Ces altérations sont classées en formes plus modérées (C4a) et plus sévères (C4b), selon le degré d’atteinte de la peau et des tissus sous-jacents.
C4a comprend des altérations cutanées précoces telles que la pigmentation cutanée (assombrissement de la peau) et l’eczéma. La peau peut apparaître brune ou foncée autour des chevilles, avec une extension possible vers la jambe inférieure ou le pied. Cette décoloration se produit lorsque le sang s’échappe de petites veines vers la peau environnante. Certaines personnes développent également un eczéma veineux, où la peau devient rouge, prurigineuse (qui démange), sèche ou squameuse, et peut parfois suinter ou former des cloques. Ces modifications sont souvent observées à proximité des varices, mais peuvent apparaître n’importe où sur la jambe. Le stade C4a se développe généralement lorsque la maladie veineuse est mal contrôlée.
C4b correspond à des lésions cutanées plus avancées et plus graves. Une de leurs formes est la lipodermatosclérose, où la peau et le tissu sous-jacent deviennent durs, épaissis et inflammatoires en raison d’une inflammation chronique et de phénomènes cicatriciels. La jambe inférieure peut paraître tendue, douloureuse ou sensible au toucher, et la peau peut perdre sa souplesse normale. Cette affection est parfois précédée par un gonflement douloureux de la peau, appelé hypodermite. La lipodermatosclérose est un signe net de maladie veineuse chronique sévère et doit être distinguée d’infections telles que la cellulite ou l’érysipèle.
Une autre altération sévère observée dans le C4b est l’atrophie blanche, qui se manifeste par de petites plaques blanches, semblables à des cicatrices, constituées d’une peau amincie, souvent entourées de minuscules vaisseaux sanguins visibles et de zones de pigmentation plus foncée. Ces plaques indiquent une atteinte grave de l’apport sanguin cutané et constituent un fort signal d’alerte pour le développement futur d’ulcères. Contrairement aux cicatrices résultant d’ulcères cicatrisés, l’atrophie blanche apparaît en l’absence de plaie ouverte préalable.
Un œdème persistant (C3) et des modifications cutanées (C4) indiquent une maladie veineuse évolutive et soulignent l’importance d’une prise en charge précoce pour prévenir les ulcères et les complications à long terme.
Stade 5 (C5) : Ulcère veineux cicatrisé avec risque persistant.
Le stade 5 désigne les patients qui ont eu un ulcère veineux de jambe qui s’est cicatrisé, mais chez qui le problème veineux sous-jacent persiste. Bien que la surface de la peau soit refermée, la zone reste souvent fragile, décolorée et sujette aux traumatismes. Le site cicatrisé peut paraître mince, brillant ou cicatriciel, et la peau environnante présente fréquemment des signes de maladie veineuse chronique, tels que des troubles de la pigmentation ou un durcissement. À ce stade, la jambe peut sembler lourde, gonflée ou inconfortable, en particulier après de longues périodes en position debout.
Les recherches démontrent que les ulcères veineux ne cicatrisent que lorsque la pression et l’inflammation sont temporairement contrôlées, mais le reflux veineux et l’hypertension veineuse persistent généralement, laissant la peau vulnérable à une nouvelle dégradation. Les études cliniques rapportent des taux de récidive élevés (jusqu’à 70%), de nombreux patients développant un nouvel ulcère en quelques années si l’insuffisance veineuse n’est pas traitée de manière efficace. Le stade C5 est donc considéré comme un stade d’alerte, indiquant une maladie avancée pour laquelle une prise en charge à long terme est essentielle afin de prévenir l’évolution vers une ulcération active.
Stade 6 (C6) : maladie variqueuse avec ulcère actif.
Le stade 6 correspond à la forme la plus avancée de la maladie veineuse chronique et se définit par la présence d’un ulcère veineux de jambe ouvert. Les données cliniques montrent que les ulcères veineux représentent environ 80% des ulcères chroniques de jambe dans le monde et qu’ils sont associés à une diminution de la qualité de vie, à des infections récurrentes et à des rechutes fréquentes si la maladie veineuse sous-jacente n’est pas traitée. Ces ulcères se développent généralement autour de la cheville ou sur la partie inférieure de la jambe, là où les troubles du flux sanguin sont les plus marqués. La plaie peut être superficielle ou profonde, produire un exsudat, et cicatrise souvent lentement. La douleur, l’œdème, la sensation de tension cutanée et les irritations sont fréquents, et les activités quotidiennes peuvent devenir difficiles en raison de l’inconfort et de la nécessité de soins locaux continus.
À ce stade, une pression veineuse élevée et prolongée dans les jambes entraîne une inflammation sévère, une mauvaise oxygénation de la peau et des lésions des petits vaisseaux sanguins. En conséquence, la peau devient fragile et incapable de se régénérer correctement, même après une blessure mineure.
Les stades C5 et C6 nécessitent une prise en charge à long terme pour contrôler les symptômes, favoriser la cicatrisation des plaies et réduire le risque de récidive des ulcères.
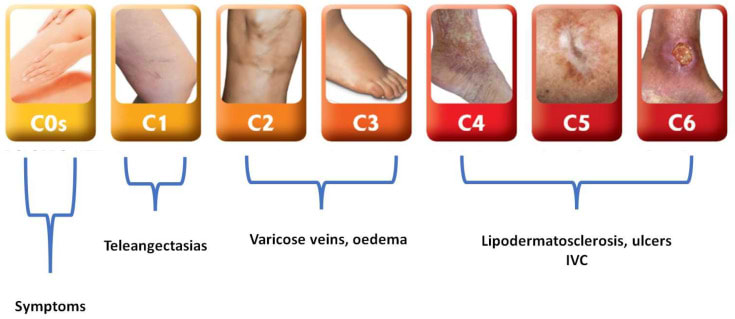
Classification clinique, étiologique, anatomique et physiopathologique (CEAP) des varices.
Source : PISANI C. et al. L’autre versant de la maladie veineuse chronique : mieux comprendre à partir des questions et des points de vue des patients. Journal of Clinical Medicine (2024).
Quels codes CIM-10 sont utilisés pour les varices ?
Les varices sont officiellement classées dans les dossiers médicaux à l’aide du système CIM-10 (Classification internationale des maladies, 10ème révision). Ce système de codage aide les professionnels de santé à documenter la sévérité de la maladie, à orienter les décisions thérapeutiques et à standardiser le diagnostic à des fins de prise en charge clinique, d’assurance et de recherche.
Dans la classification CIM-10, les varices des membres inférieurs sont regroupées sous la catégorie principale 183. Cette catégorie est subdivisée afin de tenir compte de la présence et du type de complications, ce qui permet aux cliniciens de documenter avec précision la sévérité de la maladie.
| Code | Condition | When to use |
|---|---|---|
| I83.0 | Varicose veins of the lower extremities with ulcer. | Used when an active venous leg ulcer is present, indicating advanced disease. |
| I83.1 | Varicose veins of the lower extremities with inflammation. | Applies when varicose veins are associated with inflammatory changes such as pain, redness, or tenderness. |
| I83.2 | Varicose veins of the lower extremities with both ulcer and inflammation. | Captures cases where an active ulcer and inflammatory features coexist. |
| I83.9 | Varicose veins of the lower extremities without ulcer or inflammation. | Used for uncomplicated varicose veins, typically corresponding to earlier clinical stages. |
Ces sous-codes aident à distinguer les varices non-compliquées de celles associées à une inflammation cutanée ou à une ulcération, alignant étroitement la documentation CIM-10 sur les systèmes de stadification clinique tels que la classification CEAP.
Sources
EKLOF B. et al. Maladie veineuse chronique. New England Journal of Medicine (2006).
MICHAELS J. A. Pansements pour la cicatrisation des ulcères veineux de jambe. Cochrane Database of Systematic Reviews (2006).
JAWIEN A. et al. Symptômes veineux chez les patients C0 et C1 : document de consensus de l’UIP. International Angiology (2013).
WAKEFIELD T. W. & al. Physiopathologie des varices. Journal of Vascular Surgery: Venous and Lymphatic Disorders (2017).
LABROPOULOS N. Comment la maladie veineuse chronique évolue-t-elle des premiers symptômes aux stades avancés ? Une revue. Advances in Therapy (2019).
PARTSCH H. Varices et insuffisance veineuse chronique. VASA (2019).
PISANI C. & al. L’autre versant de la maladie veineuse chronique : mieux comprendre à partir des questions et des points de vue des patients. Journal of Clinical Medicine (2024).
SAVINI S. et al. Résultats associés aux pratiques des infirmier·ère·s en soins de plaies pour la prise en charge des ulcères veineux de jambe : une revue de la portée. Clinical Nurse Specialist (2025).
type de peau.
En savoir plus
Garder ce qui est essentiel.
Nos formules sont courtes et ne contiennent que des ingrédients essentiels.
Fabriquées en France.




