Bien que fréquemment associées à un manque de sommeil, les poches sous les yeux peuvent être le reflet d'une activité inflammatoire systémique ou d'une atteinte organique profonde. Chez les patients atteints de lupus, ce phénomène est régulièrement observé en dépit d'un repos suffisant, soulignant une origine indépendante de la fatigue. Comment la pathologie interfère-t-elle avec la régulation des fluides et quelles sont les conséquences sur la zone périorbitaire ?

- Le Carnet
- Maladies systémiques
- Le lupus peut-il provoquer des poches sous les yeux ?
Le lupus peut-il provoquer des poches sous les yeux ?
- L'essentiel à retenir sur les causes d'apparition des poches sous les yeux chez une personne atteinte de lupus
- Raison n°1 : Une origine cutanée avec l’inflammation vasculaire et la photosensibilité péri-orbitaire
- Raison n°2 : La néphrite lupique et le signal d’alerte des reins
- Raison n°3 : L’influence de la corticothérapie sur la morphologie du visage
- Raison n°4 : Les diagnostics différentiels
- Sources
- FAQ sur l’apparition de poches sous les yeux chez les personnes atteintes de lupus.

L'essentiel à retenir sur les causes d'apparition des poches sous les yeux chez une personne atteinte de lupus.
L'inflammation des micro-vaisseaux péri-orbitaires provoque une accumulation de liquide dès les premières phases actives de la maladie.
L'œdème péri-orbitaire peut être le premier signe clinique d'une néphrite lupique affectant la filtration des protéines.
La baisse de l'albumine sanguine lors des atteintes rénales force l'eau à s'infiltrer dans les tissus fins du contour de l'œil.
Les traitements par corticoïdes modifient la répartition des graisses et induisent une rétention hydrosodée marquée.
Le syndrome de Gougerot-Sjögren associé et les troubles thyroïdiens sont des causes fréquentes de gonflements oculaires chez le patient lupique.
Un gonflement matinal symétrique des paupières doit systématiquement conduire à un contrôle de la fonction rénale et de la tension artérielle.
Raison n°1 : Une origine cutanée avec l’inflammation vasculaire et la photosensibilité péri-orbitaire.
Avant même que les organes profonds ne soient atteints, le lupus se manifeste au niveau de la microcirculation. L'inflammation des petits capillaires sanguins situés sous la peau fine des paupières, une zone richement vascularisée, provoque une vasodilatation. Cette dilatation augmente la perméabilité des parois des vaisseaux, laissant s'échapper du plasma vers le derme : c'est l'origine première des poches. Ce phénomène est accentué chez les patients photosensibles : sous l'effet des rayons UV, les kératinocytes libèrent des médiateurs chimiques, tels que l'histamine et les prostaglandines, qui amplifient le gonflement local par une vasodilatation immédiate. Cette cascade biochimique est renforcée par l'émission de cytokines pro-inflammatoire - comme l'IL-6 - qui augmentent la perméabilité des capillaires et favorisent la fuite de plasma vers les tissus. Chez le patient lupique, l'érythème facial en "ailes de papillon" peut s'étendre aux paupières, créant un œdème inflammatoire chaud et persistant qui fragilise l'élasticité cutanée à chaque poussée. Des études montrent que les patients lupiques présentent des altérations structurelles des capillaires péri-orbitaux, avec une densité vasculaire réduite et une dilatation anormale des micro-vaisseaux, favorisant l'exsudation de liquide interstitiel.

Érythème et œdème palpébral dus à l'inflammation et à la photosensibilité.
Source : CHEN C. B. & al. Periorbital erythema and swelling as a presenting sign of lupus erythematosus in tertiary referral centers and literature review. Lupus (2018).
Plusieurs approches permettent de limiter cette exsudation et de protéger la microcirculation de la zone périorbitaire :
Photoprotection rigoureuse : puisque les UV déclenchent la libération de médiateurs inflammatoires, le port de lunettes de soleil avec un indice de protection maximal et l'application d'un écran solaire, spécifiquement formulé pour le contour des yeux sont indispensables. Cette protection permet de stopper la cascade biochimique (histamine, cytokines) avant qu’elle ne provoque l'inflammation et le gonflement des tissus péri-orbitaires.
Gestion de l'inflammation locale : l'application de soins cosmétiques enrichis en actifs apaisants - comme l'eau de bleuet ou la niacinamide - aide à stabiliser les capillaires. L'utilisation du froid (compresses ou accessoires conservés au réfrigérateur) provoque une vasoconstriction immédiate, réduisant ainsi mécaniquement le diamètre des micro-vaisseaux dilatées et limitant la fuite du plasma vers les tissus.
Observance thérapeutique : une prise régulière et précise des traitements de fond prescrits est la première ligne de défense. En maintenant la maladie sous contrôle, on réduit la fréquence et l'intensité des poussées inflammatoires, préservant ainsi l'élasticité cutanée et l'intégrité des vaisseaux péri-orbitaux sur le long terme.
Raison n°2 : La néphrite lupique et le signal d’alerte des reins.
L'une des complications les plus sérieuses du lupus est l'atteinte des filtres rénaux, appelée néphrite lupique. Lorsque les reins sont enflammés par les auto-anticorps, ils perdent leur capacité à retenir les protéines, notamment l'albumine, qui s'échappe alors dans les urines. Cette baisse de protéines dans le sang réduit la pression oncotique, la force qui maintient l'eau à l'intérieur des vaisseaux. En conséquence, l'eau s'échappe massivement vers les tissus plus lâches. Comme la peau sous les yeux est l’une des zones cutanées les plus fine et la plus lâche du corps humain, l'œdème s'y manifeste. Ce gonflement est typiquement mou, indolore et maximal au réveil, car la position allongée supprime l'effet de gravité qui drainait les fluides vers les membres inférieurs, permettant leur redistribution vers les tissus du visage. Il s'agit d'un signal d'alarme clinique majeur indiquant une perte d'étanchéité du système de filtration rénale. Environ 40% des patients adultes atteints de lupus développent une néphrite lupique, où l'œdème péri-orbitaire est souvent l'un des premiers signes visibles d'un syndrome néphrotique débutant.
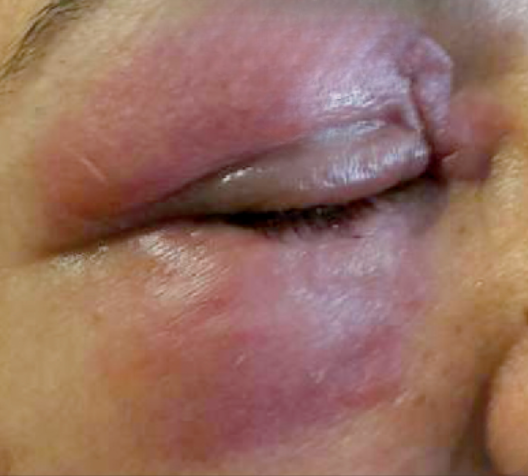
Œdème périorbitaire chez une patiente lupique avec une atteinte rénale.
Source : DUZGGUN N. Unilateral periorbital edema and erythema: A rare presentation of chronic cutaneous lupus erythematosus. Turkiye Klinikleri Journal of Case Reports (2019).
Face à un œdème typique du réveil, plusieurs mesures permettent de surveiller l'intégrité du système de filtration rénal :
Suivi biologique régulier : la réalisation fréquente d'analyses de sang et d'urine est nécessaire. Le dosage de la créatinine sanguine et la recherche d'albumine dans les urines (protéinurie) permettent de détecter une perte d'étanchéité des reins avant même que les symptômes physiques ne s'aggravent. Un œdème persistant doit systématiquement conduire à consulter pour ajuster le bilan biologique.
Autosurveillance à la maison : la surveillance régulière de l'évolution du poids est recommandée, car une prise rapide et inexpliquée sur quelques jours, associée à des poches sous les yeux, peut traduire une rétention d'eau systémique d'origine rénale. Cependant, l'outil d'alerte de première ligne reste la bandelette urinaire. Elle permet de dépister précocement une protéinurie (protéines dans les urines) ou une hématurie (traces de sang dans les urines), signes d'un dysfonctionnement du filtre rénal souvent invisibles à l'œil nu. Une attention particulière doit aussi être portée à l'aspect des urines. Si elles deviennent durablement mousseuses, cela peut signaler une fuite importante d'albumine nécessitant une consultation médicale rapide.
Gestion de l'apport en sodium : pour ne pas surcharger le travail des filtres rénaux et limiter la fuite des fluides vers les tissus, une alimentation contrôlée en sel est souvent recommandée. Cela aide à maintenir l'équilibre osmotique et à réduire la pression sur les vaisseaux fragilisés par la baisse de l'albumine.
Raison n°3 : L’influence de la corticothérapie sur la morphologie du visage.
Les traitements utilisés pour stabiliser le lupus, en particulier les corticoïdes comme la Prednisone, jouent un rôle majeur dans l'apparence de poches au niveau de la zone oculaire via deux mécanismes biologiques différents. D’une part, ils exercent un effet minéralocorticoïde résiduel qui favorise la réabsorption du sodium au niveau du tubule rénal, entraînant une rétention d'eau consécutive. D’autre part, ces molécules stimulent les enzymes du foie pour produire du glucose en continu à partir des réserves de l'organisme et modifient la répartition des lipides. Ce phénomène métabolique, souvent décrit sous le terme de "faciès cushingoïde" ou “visage lunaire”, se traduit par un gonflement des joues mais également par une accumulation de graisse et de liquide au niveau des paupières supérieures et inférieures. Il est important de distinguer ce gonflement d'origine médicamenteuse — souvent accompagné d'une prise de poids globale — de l'œdème lié à une poussée inflammatoire de la maladie.
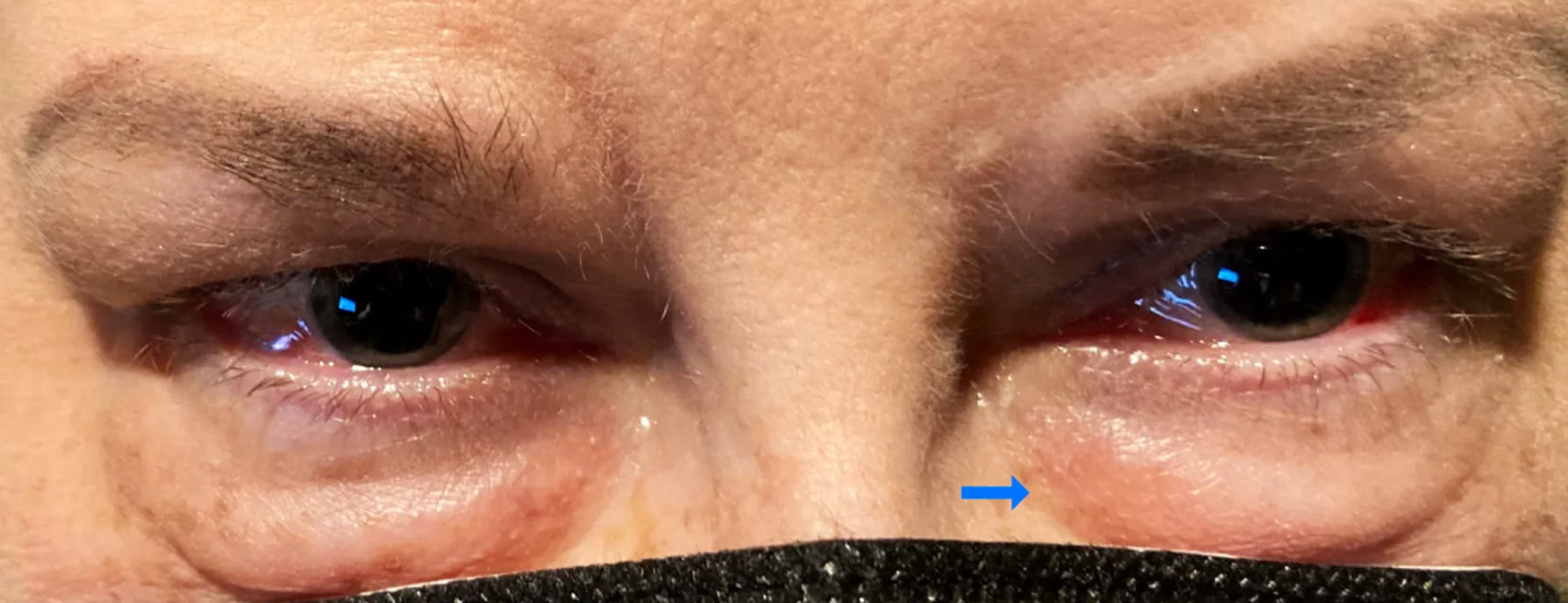
Poches sous les yeux chez une patiente sous Méthotrexate.
Femme de 56 ans sous Méthotrexate par voie orale à la dose de 15 mg par semaine, associé à 13 mg de Prednisone et à des perfusions de Bélimumab depuis deux ans. Source : ERRERA M. H. & al. The full range of ophthalmological clinical manifestations in systemic lupus erythematosus. Frontiers in Ophthalmology (2022).
Bien que les corticoïdes soient indispensables pour contrôler l'inflammation lupique, leur impact sur la morphologie peut être atténué par une stratégie globale.
Communication étroite avec le spécialiste : toute modification ou arrêt brutal du traitement est à proscrire. Si le gonflement devient gênant, une discussion avec votre rhumatologue sur une éventuelle décroissance progressive des doses — dès que l'état clinique le permet — ou un fractionnement différent de la prise peut être envisagée.
Adapter l'alimentation : sur le plan nutritionnel, une alimentation pauvre en sel limite la rétention hydrosodée, une alimentation pauvre en sucres rapides contrecarre la production de glucose induite par les corticoïdes, et un apport suffisant en protéines contribue à stabiliser la glycémie et à réduire l'aspect gonflé du visage.
Activité physique adaptée : le mouvement aide à mobiliser les fluides stagnants et améliore la sensibilité à l'insuline, ce qui contrecarre partiellement l'effet hyperglycémiant du traitement. Une marche quotidienne peut suffire à stimuler le drainage lymphatique naturel, y compris au niveau de la zone périorbitaire.
Raison n°4 : Les diagnostics différentiels.
Il est fréquent que le patient lupique attribue toute modification physique à sa pathologie principale, mais le regard peut être affecté par des comorbidités ou des facteurs environnementaux spécifiques. En premier lieu, le syndrome de Gougerot-Sjögren, souvent associé au lupus (syndrome secondaire), provoque une sécheresse oculaire sévère. Le manque de larmes entraîne une irritation constante de la cornée, forçant les paupières à une inflammation réflexe (blépharite) pour tenter de protéger l'œil, ce qui crée un gonflement de surface. Près de 30% des patients atteints de lupus présentent un syndrome de Gougerot-Sjögren associé, ce qui multiplie par deux le risque de complications palpébrales et d'œdèmes de surface.
Par ailleurs, les troubles de la thyroïde, comme l'hypothyroïdie, sont fréquents chez les patients auto-immuns. Ils provoquent l'accumulation de molécules complexes - les glycosaminoglycanes - dans le derme, qui capturent l'eau comme des éponges et créent un œdème épais sous l'œil, appelé myxœdème. Enfin, la fatigue chronique et les troubles du sommeil ralentissent le drainage lymphatique nocturne. Durant le sommeil, l'absence de mouvements corporels et de contractions musculaires globales ralentit la circulation de la lymphe. Ce défaut de drainage lymphatique favorise l'accumulation de liquide interstitiel dans les tissus fins et hydrophiles du contour de l'œil, expliquant ainsi le gonflement observé au lever.
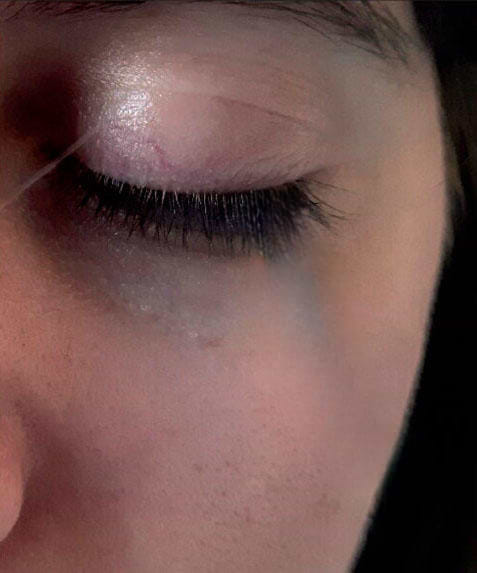
Sécheresse oculaire due au syndrome de Gougerot-Sjögren.
Source : RIBI C. & al. Syndrome de Sjögren : quand le suspecter et comment le confirmer ? Allergo-Immunologie (2016).
Lorsque le lupus n'est pas le seul facteur en cause, la prise en charge repose sur l'identification précise des comorbidités par des examens cliniques.
Dépistage et traitement des troubles thyroïdiens : en présence de poches persistantes et épaisses, il est essentiel de réaliser un dosage de la TSH (Thyroid-Stimulating Hormone) par prise de sang. Si une hypothyroïdie est confirmée, la mise en place d'un traitement hormonal substitutif est le seul moyen de résorber le myxœdème et de restaurer la structure normale des tissus périorbitaires.
Évaluation et soin du syndrome sec : si vous ressentez une sensation de “sable dans les yeux”, un test de Schirmer ou un examen à la lampe à fente chez l'ophtalmologue peut confirmer un syndrome de Gougerot-Sjögren. Le traitement adéquat repose alors sur l'utilisation systématique de substituts lacrymaux (larmes artificielles) pour stopper l'inflammation réflexe des paupières et le gonflement associé.
Bilan du sommeil et drainage : si les poches sont liées à une fatigue chronique, un bilan médical peut écarter des troubles du sommeil profonds - comme l'apnée du sommeil - qui entravent la récupération tissulaire. En complément d'un repos de qualité, le drainage lymphatique manuel reste le traitement physique de référence pour relancer la microcirculation au réveil.
Sources
WALTHER C. & al. Ginkgo biloba special extract EGb 761 in the treatment of peripheral arterial occlusive disease (PAOD)--a review based on randomized, controlled studies. International Journal of Clinical Pharmacology and Therapeutics (2004).
MAGDER L. & al. Secondary Sjogren's syndrome in systemic lupus erythematosus defines a distinct disease subset. Journal of Rheumatology (2010).
STAHL W. & al. Green tea polyphenols provide photoprotection, increase microcirculation, and modulate skin properties of women. Journal of Nutrition (2011).
COSTENBADER K. H. & al. Insights into the Epidemiology and Management of Lupus Nephritis from the U.S. Rheumatologist’s Perspective. Kidney International (2016).
RIBI C. & al. Syndrome de Sjögren : quand le suspecter et comment le confirmer ? Allergo-Immunologie (2016).
DAMMACO R. Systemic lupus erythematosus and ocular involvement: an overview. Clinical and Experimental Medicine (2017).
CHEN C. B. & al. Periorbital erythema and swelling as a presenting sign of lupus erythematosus in tertiary referral centers and literature review. Lupus (2018).
DUZGGUN N. Unilateral periorbital edema and erythema: A rare presentation of chronic cutaneous lupus erythematosus. Turkiye Klinikleri Journal of Case Reports (2019).
ERRERA M. H. & al. The full range of ophthalmological clinical manifestations in systemic lupus erythematosus. Frontiers in Ophthalmology (2022).
MRUKWA-KOMINEK E. & al. Understanding ocular findings and manifestations of systemic lupus erythematosus: Update review of the literature. International Journal of Molecular Sciences (2022).
BITTERMAN A. & al. Improving patient communication on sunscreen choice: Updating mechanistic misconceptions. JEADV Clinical Practice (2023).
DAMANAKIS E. & al. Recent clinical studies on the side effects of agents that influence corticotrophins, corticosteroids, and prostaglandins. Side Effects of Drugs Annual (2024).
IURCIUC M. & al. Microvascular involvement in systemic lupus erythematosus assessed by nailfold capillaroscopy: Correlations with clinical and biological parameters. Lupus - Diagnostics and Developments (2024).
type de peau.
En savoir plus
Garder ce qui est essentiel.
Nos formules sont courtes et ne contiennent que des ingrédients essentiels.
Fabriquées en France.




